Organisatie voor Evidence-Based Practice
Compressie-echografie bij diepe veneuze trombose
Minerva 1998 Volume 27 Nummer 1 Pagina 180 - 184
Zorgberoepen
Citeer dit als : Lemiengre M. - Compressie-echografie bij diepe veneuze trombose. Minerva Artikel 1998;27(1):180-184.
Samenvatting |
|
|
|
Bestudeerde populatie |
|
De patiënten die aan deze studie deelnamen, waren verwezen naar één van de deelnemende diagnostische centra, omdat ze verdacht werden van een diepe veneuze trombose in een onderste lidmaat. Het is niet duidelijk of het om ambulante of ziekenhuispatiënten gaat. De exclusiecriteria waren: antecedenten van diepe veneuze trombose, behandeling met anticoagulantia, geografische woonst die opvolging zou bemoeilijken, allergisch aan contraststof, jonger dan achttien jaar, klinische tekens verdacht voor longembolie, zwanger of een been dat onmogelijk was te onderzoeken (gips of ulcus). |
|
|
|
Onderzoeksopzet |
|
|
Echografische techniek: bij de liggende patiënt werd de vena femoralis communis gevisualiseerd in de lies met de arterie als referentiepunt. Met de patiënt in zij- of buiklig onderzocht men de vena poplitea in de kniekuil, daarna verplaatste men de tranducer over de kuit tot de trifurcatie van de kuitvenen. Wanneer men de vene niet volledig kon dichtdrukken met de transducer, stelde men de diagnose "diepe veneuze trombose" (DVT). De echografische resultaten werden als normaal, abnormaal of inadequaat gescoord. Patiënten met een negatief testresultaat werden niet behandeld. |
|
|
|
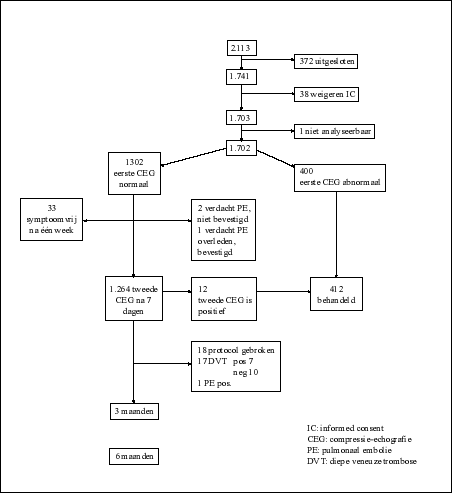
Tabel: onderzoeksopzet en resultaten (Cogo A, Lensing AWA, Koopman MMW et al. 1998). |
|
|
|
Uitkomstmeting |
|
Als uitkomst volgde men de incidentie op van diepe veneuze trombosen en longembolieën tijdens een follow-up periode van zes maanden bij de patiënten die geen anticoagulantia kregen. Patiënten die uitvielen voor follow-up, werden telefonisch gecontacteerd. Bevestiging van complicaties gebeurde door gebruik van flebografie, perfusieventilatiescan van de longen en pulmonaire arteriografie. Bij overlijden van een patiënt werd de doodsoorzaak vastgesteld aan de hand van een autopsie. Indien dit niet mogelijk was, gebeurde het door een onafhankelijk internist aan de hand van dossiergegevens. De omvang van het onderzoekscohort was voldoende groot om een correcte statistische analyse toe te laten |
|
|
|
Resultaten |
|
Uiteindelijk werden 1.702 patiënten opgenomen in de studie. Bij 400 patiënten was de compressie-echografie positief. Van de 1.302 met normale bevindingen meldden er zich 33 niet meer aan na één week omdat alle symptomen waren verdwenen. Tijdens deze week verdacht men drie patiënten van een longembolie. Deze diagnose werd bij twee niet bevestigd, een derde patiënt overleed als gevolg hiervan. Na zeven dagen testte men de overblijvende 1.264 patiënten opnieuw. Bij 12 van hen bleek de testuitslag nu positief. De prevalentie van DVT (positieve test) binnen de onderzoekspopulatie was 24%. Tijdens de follow-up periode van drie maanden meldden zich 18 patiënten voortijdig op controle. Bij 17 van hen was er een vermoeden van DVT. Dit werd voor 8 patiënten bevestigd. Bij één patiënt werd aan de hand van een longperfusiescan een zich ontwikkelende longembolie aangetoond. In de periode tussen drie en zes maanden deden zich geen trombo-embolische complicaties meer voor. De cincidentie is de proportie van het aantal personen in een populatie dat binnen een bepaalde tijdsperiode een ziekte ontwikkelt. De cumulatieve incidentie berekent men door het aantal nieuwe gevallen tijdens de onderzoeksperiode te delen door het aantal personen zonder de ziekte in de populatie in het begin van de onderzochte tijdsperiode. Bijvoorbeeld, in een populatie van 10 000 personen worden gedurende één jaar twee nieuwe gevallen van coloncarcinoom vastgesteld; de (cumulatieve) incidentie van coloncarcinoom in deze populatie is dus 2 per 10 000 per jaar. ">umulatieve incidentie van veneuze trombo-embolische complicaties of DVT in het cohort met een normale compressie-echografie bij het eerste onderzoek was 0,7% (klinische studie kan men zelden de gehele populatie onderzoeken. Meestal moet men zich beperken tot een kleinere groep binnen de gehele populatie (een steekproef). Op grond van het resultaat in de steekproef wil men uitspraken doen over eigenschappen van de gehele populatie. Het betrouwbaarheidsinterval geeft het gebied van waarden aan, waarbinnen de werkelijke waarde in de populatie met een zekere graad van waarschijnlijkheid ligt. Meestal wordt een waarschijnlijkheid van 95% gebruikt. Dit betekent dat, wanneer we het onderzoek 100 maal in dezelfde populatie met verschillende steekproeven zouden herhalen, 95% van de herhalingen een resultaat geven dat binnen het interval ligt. Dit noemen we een 95% betrouwbaarheidsinterval (95% BI). Het betrouwbaarheidsinterval zegt iets over de nauwkeurigheid van de in de studie gevonden waarden. De onder- en bovengrens van het betrouwbaarheidsinterval worden de nauwkeurigheidsmarges of betrouwbaarheidsgrenzen genoemd. Hoe dichter die grenzen bij elkaar liggen, dus hoe kleiner het interval, des te nauwkeuriger is de schatting van het werkelijke effect. Het betrouwbaarheidsinterval hangt af van de variabiliteit (in de vorm van de standaarddeviatie) en de grootte van de steekproef (het aantal personen in de onderzoekspopulatie). Hoe groter de steekproef, des te smaller is het betrouwbaarheidsinterval.">95%BI: 0,3%-1,2%). Tijdens het onderzoek stierven 21 patiënten: kanker (11 patiënten), hartinfarct (4), cva (3), hartdecompensatie (2), levercirrose (1). |
|
|
|
Bestudeerde populatie |
|
De onderzoekspopulatie bestond uit opeenvolgende patiënten, die werden verwezen voor niet-invasieve vasculaire diagnostiek. Exclusiecriteria waren het technisch niet kunnen uitvoeren van een echografie, patiënten die zich niet opnieuw konden aanmelden na vijf à zeven dagen, behandeling met anticoalgulantia (ook heparine) en zwangerschap. Inclusiecriteria waren een normale gestandaardiseerde compressie-echografie met een beeld van de vena poplitea tot zijn meest distale punt en eenzelfde testresultaat vijf à zeven dagen later. |
|
|
|
Onderzoeksopzet |
|
|
Echografische techniek: de vena femoralis werd in beeld gebracht vanaf de lies tot de spitsing in een diepe en oppervlakkige tak. De vena poplitea werd in beeld gebracht vanaf proximaal in de kniekuil tot een punt 10 cm onder het middenpunt van de patella. Deze keuze werd gemaakt om de reproduceerbaarheid van de test te verhogen (de klassieke anatomie komt maar bij een beperkt aantal patiënten voor). De test was normaal als de vene volledig kon worden dichtgedrukt en abnormaal als een niet samendrukbaar segment werd gezien of wanneer geen interpretatie mogelijk was. Patiënten met een negatief testresultaat werden niet behandeld, ondanks de symptomatologie. Bij patiënten met een positieve testuitslag werd een flebografie gedaan om de DVT te bevestigen. Hierbij onderscheidde men vier diagnostische categorieën: normaal, proximale DVT (vena poplitea, vena femoralis of vena iliaca zonder de kuitvenen), positief voor een geïsoleerde trombose van de kuitvenen en interpretatie onmogelijk. Indien het flebogram een DVT aantoonde of niet interpreteerbaar was, werd gestart met anticoagulantia. Als het flebogram normaal was, werd niet gestart met anticoagulantia en beschouwde men de compressie-echografie als vals-positief. |
|
|
|
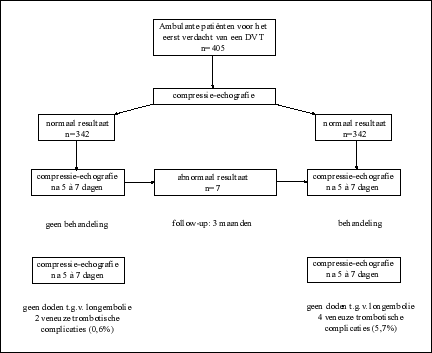
Tabel: onderzoeksopzet en resultaten (Birdwell BG, Raskob GE, Whitseit TL et al. 1998). |
|
|
|
Uitkomstmeting |
|
Een DVT of een longembolie binnen de drie maanden na inclusie in het onderzoek waren de uitkomstmaten. Patiënten verdacht van een DVT, werden getest met een impedantie-plethysmografie. Deze test is zeer gevoelig en specifiek voor proximale DVT bij symptomatische patiënten. Een positief testresultaat werd opgevolgd door een flebografie. Bij vermoeden van longembolie onderging de patiënt een longperfusiescan, eventueel aangevuld met een pulmonaire arteriografie. Alle testen uitgevoerd tijdens de follow-up periode werden onafhankelijk door twee mensen gelezen. Bij overlijden werd de oorzaak bepaald door twee internisten die niet betrokken waren bij de behandeling van de patiënt en geen kennis hadden van de uitslag van de initiële compressie-echografie. |
|
|
|
Resultaten |
|
Alle 405 patiënten konden gedurende drie maanden worden opgevolgd. Van het cohort dat niet werd behandeld, werd één patiënt teruggezien na tien weken met een geobjectiveerde DVT. Deze patiënt had geen tweede compressie-echografie gekregen omdat de behandelende arts dit had geweigerd. Eén patiënte werd na acht weken teruggezien met dyspnoe en borstpijn. De longperfusiescan toonde hier verschillende kleine defecten ten gevolge van longembolieën. Twee patiënten van de 335, 0,6% (95% BI: 0,07%-2,14%) kregen een trombo-embolische complicatie. De voorspellende waarde van een positieve test (Eng: positive predictive value, PPV) is de kans dat een persoon met een positieve test de ziekte heeft of zal ontwikkelen. De voorspellende waarde van een positieve test wordt berekend door het aantal werkelijk zieke personen met een positieve test (terecht-positief) te delen door het totaal aantal personen met een positieve test. Voorspellende waarde van een positieve test = a / a + b. De voorspellende waarde van een negatieve test (Eng: negative predictive value, NPV) is de kans dat een persoon met een negatieve test de ziekte niet heeft of niet zal ontwikkelen. De voorspellende waarde van een negatieve test wordt berekend door het aantal personen zonder de ziekte en met een negatieve test (terecht-negatief) te delen door het totaal aantal personen met een negatieve test. Voorspellende waarde van een negatieve test = d / c + d.">negatieve voorspellende waarde van een normale compressie-echografie is 99,4% (95% BI: 97,8%-99,96%). |
|
Van het cohort dat werd behandeld, kregen 4 patiënten, 5,7% (95% BI: 1,58%-13,99%), een trombo-embolische complicatie die geobjectiveerd werd. Het verschil in follow-up van alle patiënten bij elkaar op en komt tot een totaal van 8 000 patiëntjaren; het incidentiecijfer in deze populatie is dus 16/8 000 of 2/1 000 patiëntjaren.">incidentie van trombo-embolische complicaties tussen de twee cohorten is nulhypothese die stelt dat een gevonden associatie of verschil berust op toeval, met andere woorden dat er in werkelijkheid geen associatie of verschil bestaat. Met behulp van een statistische toets kan deze hypothese worden getest. Wanneer de gevonden waarde in belangrijke mate afwijkt van de onder de nulhypothese verwachte waarde kunnen we de nulhypothese verwerpen. De gevonden associatie of het gevonden verschil wordt dan statistisch significant genoemd. De nauwkeurigheid van een statistisch significant resultaat wordt weergegeven door een p-waarde. Als grenswaarde voor statistische significantie neemt men meestal p = 0,05.">statistisch significant (p=0,009). Tijdens de studie overleden 15 patiënten: in het normale cohort 8 en in het behandelde cohort 7. Geen enkele van deze overlijdens was het gevolg van trombo-embolische complicaties. |
|
|
|
Bespreking |
|
Het is op zich al merkwaardig dat twee studies die wat design betreft nauwelijks van elkaar verschillen, met amper enkele weken verschil worden gepubliceerd. |
|
Voor de arts blijft de diagnose van een diepe veneuze trombose een moeilijke opgave omdat er geen echte gouden standaard bestaat voor de diagnose. De flebografie is wellicht de meest performante diagnostische procedure maar het is een duur en ingrijpend technisch onderzoek. Wanneer men een diepe veneuze trombose over het hoofd ziet, kunnen de gevolgen voor de patiënt ernstig zijn. Daarom is hier het uitsluiten van deze diagnose de belangrijkste diagnostische beslissing. |
|
Voor de medische praktijk zijn deze studies belangrijk. Ze bewijzen immers dat de beslissing om patiënten met een vermoeden van diepe veneuze trombose van de onderste ledematen niet te behandelen, kan worden onderbouwd door een eenvoudige en goedkope diagnostische procedure. Wanneer de vene met de transducer niet kan worden dichtgedrukt, is de test positief. Men gebruikt hierbij een eenvoudig echografietoestel, het onderzoek is gemakkelijk en de validiteit van de techniek is goed. Deze techniek wordt momenteel standaard toegepast in alle echografische diensten. |
|
Voor de lies en de kniekuil heeft deze test een specificiteit van 99%. Bij verder onderzoek van de vena poplitea tot aan de splitsing wordt een niet samendrukbare vene maar in 80% van de gevallen veroorzaakt door een DVT. In geval van een trombose van de diepe kuitvenen zal men 20% van de patiënten ten onrechte behandelen. Dit is aanvaardbaar daar het slechts gaat om 1,4% van de patiënten bij wie men een DVT vermoedt. |
|
De sensitiviteit van het eerste onderzoek ligt tussen de 90% en 95%. Toch is een tweede onderzoek na één week belangrijk. Na een normale eerste compressie-echografie was bij 1% (12 patiënten) in de eerste studie en bij 1,9% (7 patiënten) in de tweede studie de tweede test na één week positief. Door een tweede onderzoek wordt de sensitiviteit verhoogd tot nabij de 98%. Een aanzienlijk aantal patiënten wordt op deze wijze nog opgespoord. De bijkomende kosten van een tweede onderzoek zijn beperkt; in elk geval minder dan een flebografie of het empirisch starten met anticoagulantia. |
|
Wanneer we de gegevens van deze studies samenvoegen met kennis over de beschikbaarheid en de veiligheid van laag-moleculairgewicht heparines kan men een wijziging van diagnostisch en therapeutisch handelen bij DVT verwachten. De diagnose kan ambulant worden gesteld en de behandeling kan zonder bijkomend risico thuis gebeuren. |
Aanbeveling voor de praktijk |
Men kan bij patiënten die klinisch verdacht zijn van een eerste diepe veneuze trombose een afwachtende houding aannemen wat het starten met antistollingstherapie betreft, wanneer een compressie-echografie negatief is en dit na 5 of 7 dagen wordt bevestigd. De redactie |
Auteurs
Lemiengre M.
Huisartsenpraktijk De Wijngaard Roeselare; Vakgroep Huisartsgeneeskunde en Eerstelijnsgezondheidszorg, UGent
COI :
Codering
Commentaar
Commentaar